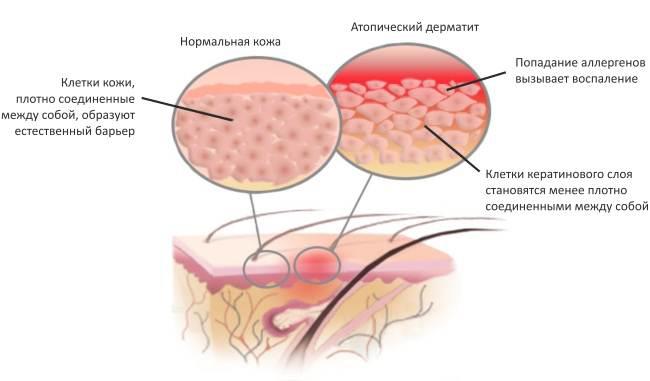
 Атопический дерматит - одно из часто встречаемых заболеваний в дерматологической практике. За последние 30 лет во всем мире распространенность увеличивается как среди детей, так и среди взрослых. По данным исследователей атопическим дерматитом страдают 15-30% детей и 2-10% взрослых, он перестал быть заболеванием только детского возраста.
Атопический дерматит - одно из часто встречаемых заболеваний в дерматологической практике. За последние 30 лет во всем мире распространенность увеличивается как среди детей, так и среди взрослых. По данным исследователей атопическим дерматитом страдают 15-30% детей и 2-10% взрослых, он перестал быть заболеванием только детского возраста.
В большей степени (65% ) поражает женщин, реже мужчин (35%).
По мнению многих исследователей атопический дерматит чаще встречается у жителей мегаполисов, чем у жителей сельской местности.
Представляет собой наследственно обусловленное заболевание с преимущественным поражением кожи, хроническим рецидивирующим течением и определенной возрастной эволюцией.
Атопический дерматит развивается на фоне наследственной предрасположенности. Вероятность атопии у ребенка составляет 30-50%, если кто-либо из родителей является атопиком, и 80%, если атопиками являются оба родителя. Так, процент проявления и степень тяжести заболевания намного выше, если атопическим дерматитом болеет или болела мать.
Для развития атопического дерматита необходимо сочетание генетической предрасположенности и неблагоприятного воздействия факторов внешней среды.
 К ним относятся ингаляционные аллергены. К подобным веществам можно отнести домашнюю пыль, пыльцу цветущих растений, плесень, перхоть человека и домашних животных, запахи пищевых продуктов, особенно рыбы и цитрусовых.
К ним относятся ингаляционные аллергены. К подобным веществам можно отнести домашнюю пыль, пыльцу цветущих растений, плесень, перхоть человека и домашних животных, запахи пищевых продуктов, особенно рыбы и цитрусовых.
Среди контактных раздражителей и аллергенов следует выделить шерсть, синтетические волокна, дезинфицирующие вещества, мыла, растворители, консерванты, ароматизаторы, а также физические раздражители (холод, ветер, высокая температура воздуха).
Пищевая аллергия или непереносимость тех или иных продуктов питания занимает не последнее место в возникновении и развитии кожного процесса при атопическом дерматите.
После исключения из пищевого рациона аллергенных продуктов (чаще всего – яйца, рыба, морепродукты, молоко, цитрусовые, грибы, орехи, шоколад) отмечается облегчение тяжести течения атопического дерматита.
Однако, пищевая аллергия наблюдается только у 35% грудных детей и у 2-3% детей старшего возраста, страдающих тяжелым атопичеким дерматитом.
С годами реакция на пищевые аллергены ослабевает, и многие продукты, которые не переносились в детстве, в старшем возрасте без опасений можно вводить в рацион больного атопическим дерматитом.
Однако, пищевая аллергия или непереносимость отдельных продуктов сохраняется у некоторых людей в течении всей жизни.
Важная роль в развитии атопического дерматита отводится врожденной ферментопатии пищеварительного тракта, создающей условия для развития дисбактериоза, что приводит к недостаточному усвоению пищи и формированию эндогенной интоксикации.
Микробные агенты могут не только повреждать кожный барьер, но и способствовать развитию бактериальной аллергии.
Провоцировать начало заболевания и поддерживать патологический процесс при атопическом дерматите могут стрессовые ситуации.
Это приводит к усилению зуда и импульсивному побуждению к расчесыванию кожных покровов, что в дальнейшем может вызывать расстройство сна, эмоциональную лабильность, обидчивость, замкнутость, раздражительность.
В развитии атопического дерматита в зависимости от возраста выделяют несколько фаз:
- младенческую(от 2х мес. до 3х лет),
- детскую (от 3х лет до 12 лет),
- подростковую (от 12 до 18 лет),
- взрослую (старше 18 лет).
В зависимости от возрастной динамики отмечаются особенности клинических симптомов и локализации кожных проявлений, однако ведущим во всех фазах остается сильнейший постоянный или периодически возникающий кожный зуд.
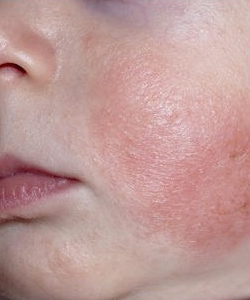 Младенческая и детская фазы атопического дерматита характеризуются появлением на коже лица,конечностей, ягодиц участков покраснения ярко-розового цвета с возможным образованием везикул (микроскопических пузырьков) и очагов мокнутия.
Младенческая и детская фазы атопического дерматита характеризуются появлением на коже лица,конечностей, ягодиц участков покраснения ярко-розового цвета с возможным образованием везикул (микроскопических пузырьков) и очагов мокнутия.
В подростковой и взрослой фазах заболевания преобладают высыпания бледно-розового цвета с уплотнением кожного покрова и тенденцией к расположению на сгибательных поверхностях конечностей: в локтевых сгибах, подколенных впадинах, лучезапястных суставах, на шее.
В отличие от ранних стадий в последних фазах преобладает сухость кожных покровов, бледность с землистым оттенком, белый стойкий дермографизм (изменение окраски кожи на фоне спазма подкожных капилляров).
Поражения кожи могут быть ограниченными (локальными). Поражаются локтевые или подколенные сгибы, тыл кистей или лучезапястных суставов, передняя и/или задняя поверхность шеи.
Вне очагов поражения кожа визуально не изменена. Зуд умеренный, с редкими приступами.
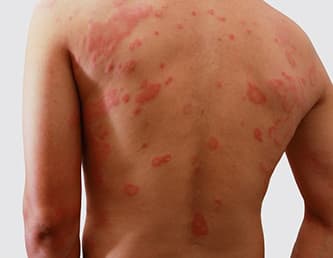
Атопический дерматит может быть с распространенным поражением кожи (более 5% площади).
Патологический процесс не ограничивается локтевыми или подколенными сгибами, а распространяется на прилегающие участки конечностей - плечи, предплечья, бедра, голени, а также шею с переходом на верхнюю треть груди и спины.
Самая тяжелая форма заболевания – это диффузный атопический дерматит, когда поражается вся поверхность кожи за исключением ладоней и носогубного треугольника.
Общий прогноз течения атопического дерматита основывается на закономерности ослабления и прекращения заболевания к 30 годам. Вместе с тем данные о полном клиническом выздоровлении различны и колеблются от 17 до 30%.
Каждому пациенту, страдающему атопическим дерматитом необходима строго индивидуальная и комплексная терапия:
- гипоаллергенная диета и лечебно-профилактический режим;
- наружная и системная медикаментозная терапия;
- физиотерапия ;
- санаторно-курортное лечение.
Выработкой стратегии занимается дерматолог. Могут привлекаться и другие специалисты: аллерголог, невролог, психотерапевт, гастроэнтеролог. И только совместные усилия врача и пациента дадут возможность облегчить течение атопического дерматита или победить его.
